Rehabilitacja osób w stanie minimalnej świadomości to wyzwanie, które łączy wiedzę medyczną z dynamicznie rozwijającą się technologią. Ci pacjenci, będący pomiędzy całkowitą nieświadomością a częściową reakcją, wymagają wyjątkowej opieki i precyzyjnego podejścia. Dobre wiadomości? Nowoczesne metody – od neuromodulacji po wirtualną rzeczywistość – otwierają nowe możliwości poprawy stanu takich osób. W tym artykule pokażemy Ci, jak technologia może wspierać proces terapii i jakie daje korzyści.
Czym jest stan minimalnej świadomości?
Stan minimalnej świadomości (MCS) to niezwykle złożony stan neurologiczny, w którym pacjent wykazuje minimalne, ale zauważalne oznaki świadomości otoczenia lub własnej osoby. Osoby te mogą na przykład śledzić wzrokiem poruszający się obiekt, reagować na ból lub wykonywać polecenia w ograniczonym zakresie. Choć te zachowania są niekiedy subtelne, mają ogromne znaczenie diagnostyczne.
Różnica między stanem minimalnej świadomości a stanem wegetatywnym jest kluczowa – w odróżnieniu od osób w stanie wegetatywnym, pacjenci z MCS mają zachowaną aktywność mózgową w pewnych obszarach, co otwiera drzwi do rehabilitacji. Rehabilitacja ta musi być jednak odpowiednio dopasowana, zindywidualizowana i długoterminowa.
Jakie objawy i wyzwania napotykają pacjenci?
Pacjenci w stanie minimalnej świadomości zmagają się z trudnościami, które sięgają znacznie dalej niż brak pełnej świadomości. Często cierpią na porażenia kończyn, zaburzenia mowy, trudności w połykaniu oraz brak kontroli nad mimiką i ruchem gałek ocznych. Dla ich rodzin każdy najmniejszy postęp – mrugnięcie czy powolne poruszenie ręką – może być sygnałem nadziei.
Wielkim wyzwaniem jest również diagnostyka i interpretacja zachowań – ocena, czy reakcja pacjenta jest celowa, przypadkowa czy odruchowa, wymaga specjalistycznej wiedzy i nowoczesnych narzędzi. To właśnie tu technologia może zrewolucjonizować podejście do terapii i oceny stanu chorego.
Dlaczego wprowadzenie technologii może odmienić Twoją terapię?
Współczesna technologia potrafi znacznie więcej niż jeszcze kilka lat temu. Dzięki niej możliwe jest stymulowanie określonych struktur mózgowych, monitorowanie reakcji w czasie rzeczywistym czy dostosowanie terapii do bieżących możliwości pacjenta. Technologie takie jak neuromodulacja, egzoszkielety czy sztuczna inteligencja dają nowe nadzieje rodzinom i terapeutom.
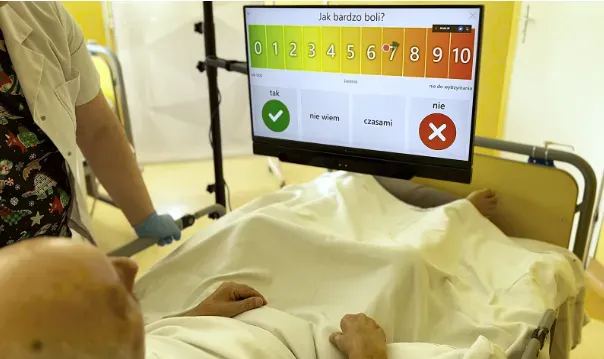
Co ważne, wdrożenie nowoczesnych rozwiązań jak np. eye tracking umożliwia personalizację procesu rehabilitacji, co znacząco zwiększa szanse na poprawę funkcji motorycznych i poznawczych. Dzięki technologii możesz uzyskać bardziej precyzyjną informację o stanie pacjenta i szybciej reagować na zmiany.
Nowe technologie w rehabilitacji pacjentów w stanie minimalnej świadomości
Neuromodulacja i stymulacja mózgu – jak działają nowoczesne metody?
Neuromodulacja to metoda polegająca na kontrolowanym oddziaływaniu na wybrane obszary mózgu za pomocą impulsów elektrycznych lub magnetycznych, w celu modulowania aktywności sieci neuronalnych. Do najbardziej znanych technik należą m.in. TMS (przezczaszkowa stymulacja magnetyczna) oraz DBS (głęboka stymulacja mózgu).
W praktyce neuromodulacja może wspierać zwiększenie reaktywności pacjenta oraz jego zdolności do reagowania na bodźce. W przypadku osób w stanie minimalnej świadomości (MCS) nawet subtelne zmiany mogą mieć istotne znaczenie kliniczne i terapeutyczne.
Należy jednak mieć na uwadze fakt, że metody neuromodulacji są stosowane jako element terapii wyłącznie pod nadzorem wykwalifikowanych specjalistów, w warunkach klinicznych – w gabinetach terapeutycznych lub placówkach medycznych.
Robotyka i egzoszkielety – czym wspierają ruch pacjenta?
Zastosowanie robotyki i egzoszkieletów zmienia sposób, w jaki przebiega fizjoterapia osób z zaburzeniami ruchu. Te nowoczesne urządzenia umożliwiają wspomaganie kończyn pacjenta w wykonywaniu kontrolowanych ruchów. Dzięki temu możliwe jest odtwarzanie wzorców ruchowych, stymulacja mięśni i pobudzanie pamięci ciała.
W przypadku pacjentów w stanie minimalnej świadomości egzoszkielety pełnią też funkcję diagnostyczną – pokazują, czy pacjent potrafi w minimalnym stopniu współpracować z urządzeniem, co może być wstępną informacją o jego stanie neurologicznym. Ich zastosowanie przyspiesza też odkrywanie potencjału rehabilitacyjnego, który wcześniej był niewidoczny.
Wirtualna rzeczywistość – jak angażuje zmysły w proces leczenia?
Wirtualna rzeczywistość (VR) to nie tylko rozrywka – w rehabilitacji może pełnić funkcję interaktywnego środowiska stymulującego zmysły pacjenta. Technologia ta pozwala na kreowanie bodźców audiowizualnych, które mogą budzić reakcje u chorych, nawet jeśli nie mają oni pełnej kontroli ruchowej.
Ruchome obrazy, dźwięki, zmiany perspektywy – to wszystko oddziałuje na mózg, niezależnie od poziomu świadomości. W efekcie VR może pomagać w poprawie koncentracji uwagi, reaktywności i integracji sensorycznej, co ma bezpośrednie przełożenie na skuteczność terapii.
Możliwości terapeutyczne – korzyści dla pacjenta i rodziny
Jakie poprawy motoryczne możesz zauważyć?
Wprowadzenie nowoczesnych technologii do rehabilitacji pacjentów MCS daje szansę na odzyskanie podstawowych funkcji ruchowych, które wcześniej były zablokowane. Choć proces jest często długi i wymaga cierpliwości, efekty takie jak ruch palca, otwarcie oczu na polecenie czy próby pionizacji to krok w stronę większej niezależności.
Urządzenia wspomagające, takie jak egzoszkielety, pomagają stymulować uśpione mięśnie i odtwarzać wzorce ruchowe, co w połączeniu z odpowiednimi ćwiczeniami może prowadzić do realnej poprawy.
W jaki sposób technologia wspiera komunikację?
Komunikacja to jedno z największych wyzwań w terapii osób w stanie minimalnej świadomości. Nowoczesne interfejsy mózg-komputer (BCI), człowiek-komputer (HCI), czy oprogramowanie śledzące wzrok umożliwiają pacjentom wyrażanie potrzeb i emocji poprzez proste sygnały, takie jak mrugnięcie czy skupienie wzroku.
Taka forma kontaktu przynosi wymierne korzyści nie tylko choremu, ale też jego rodzinie i zespołowi terapeutycznemu – daje nadzieję, wzmacnia więzi i pozwala lepiej dostosować terapię do potrzeb pacjenta.
Jaki wpływ ma zaangażowanie rodziny na Twoje efekty?
Bliskość emocjonalna i aktywny udział rodziny w terapii znacząco wpływają na motywację i reakcje pacjenta. Obecność bliskiej osoby przy korzystaniu z technologii, może potęgować efekty rehabilitacji.
Rodzina, która rozumie możliwości i cel terapii, staje się istotnym ogniwem procesu leczenia. Edukacja opiekunów oraz ich aktywne uczestnictwo pomagają utrzymać ciągłość terapii w domu, co ma kluczowe znaczenie dla trwałości postępów.
Dlaczego personalizacja terapii jest tak istotna?
Każdy pacjent w MCS jest inny – inne są objawy, reakcje, możliwości i ograniczenia. Dlatego kluczem do skuteczności jest personalizacja terapii, która uwzględnia indywidualny potencjał i cele pacjenta. Systemy oparte na AI, analiza danych z czujników czy interfejsy użytkownika dopasowane do potrzeb konkretnej osoby sprzyjają lepszemu dopasowaniu wykonanych zadań.
Personalizacja nie tylko zwiększa efektywność ćwiczeń, ale również tworzy poczucie bezpieczeństwa i kontroli zarówno u pacjenta, jak i jego bliskich.
Jak przygotować się do rehabilitacji z wykorzystaniem nowych technologii?
Jak wybrać odpowiedni ośrodek rehabilitacyjny?
Wybór ośrodka to decyzja o ogromnym znaczeniu. Szukaj placówek, które oferują zintegrowaną opiekę neurologiczną, terapeutyczną i technologiczną. Sprawdź, czy dysponują nowoczesnym sprzętem, jakie kwalifikacje ma personel i czy współpracują z uczelniami medycznymi.
Warto także zapytać o możliwość uczestnictwa w programach badań klinicznych lub projektach innowacyjnych, które mogą poszerzyć dostęp do najnowszych terapii.
Jak przygotować pacjenta i domowe środowisko do terapii?
Domowa rehabilitacja również może korzystać z nowoczesnych narzędzi – konieczne jest jednak przygotowanie przestrzeni: dostęp do internetu, wygodne miejsce do ćwiczeń, odpowiednie oświetlenie i monitorowanie parametrów pacjenta.
Bliscy powinni być przeszkoleni w obsłudze prostych urządzeń terapeutycznych oraz wiedzieć, jak rozpoznawać sygnały zmęczenia lub skutków ubocznych terapii. Dobre przygotowanie zwiększa skuteczność i bezpieczeństwo leczenia.
Jak monitorować postępy i modyfikować plan leczenia?
Regularne monitorowanie postępów jest kluczowe. Zespół terapeutyczny powinien omawiać obserwacje z rodziną, wspólnie decydować o modyfikacjach w terapii i ustalać realne, mierzalne cele, które motywują do dalszego wysiłku.
Jakie są kluczowe wnioski dla pacjentów i opiekunów?
-
Technologia może znacząco wspomagać proces rehabilitacji osób w stanie minimalnej świadomości, zwiększając szanse na poprawę stanu zdrowia.
-
Personalizacja terapii, zaangażowanie rodziny i wsparcie specjalistów to fundamenty skutecznego leczenia.
-
Koszty, dostępność i kompetencje personelu pozostają wyzwaniami, ale rozwój telemedycyny i interfejsów HCI (człowiek-komputer), czy BCI (mózg-komputer) już dziś rewolucjonizuje opiekę nad pacjentem neurologicznym w ośrodku i w domu.
Jakie konkretne kroki możesz podjąć już dziś?
-
Skontaktuj się z placówką medyczną, która oferuje nowoczesną rehabilitację neurologiczną.
-
Zaangażuj się aktywnie w terapię – pytaj, obserwuj, wspieraj.
-
Zaplanuj domową przestrzeń do prowadzenia terapii wspierającej.
-
Śledź informacje o nowych technologiach i badaniach klinicznych.
Im szybciej zaczniesz działać, tym większe szanse na poprawę jakości życia Twojego bliskiego.
Artykuł sponsorowany